Chương 14: Phòng ngừa phơi nhiễm với HIV, Viêm gan B, Viêm gan C do nghề nghiệp
14.1 Sơ lược về dịch tể phơi nhiễm
Nhân viên y tế có nguy cơ bị phơi nhiễm với các tác nhân gây bệnh lây truyền qua đường máu, bao gồm viêm gan siêu vi B (VGSV B), viêm gan siêu vi C (VGSV C) và virus HIV. Phơi nhiễm xảy ra do kim hoặc do các vật bén bị vấy máu hay dịch tiết của người bệnh đâm phải (phơi nhiễm qua da) hoặc do mắt, mũi, miệng, da không lành lặn tiếp xúc với máu/dịch tiết của người bệnh (phơi nhiễm qua đường niêm mạc) . Theo thống kê của CDC 2000, có 384.000 thương tổn qua da xảy ra trên nhân viên y tế trong bệnh viện hàng năm. Khoảng 1% nhân viên y tế làm việc tại bệnh viện có bằng chứng của nhiễm VGSV C, hằng năm có vào khoảng 800 nhân viên y tế bị nhiễm VGSV B sau khi bị phơi nhiễm do nghề nghiệp. Theo thống kê của WHO, toàn thế giới năm 2000 trong nhân viên y tế có khoảng 16.000 người nhiễm VGSV C, 66.000 nhiễm VGSVC, và 1.000 nhiễm HIV do phơi nhiễm nghề nghiệp từ những thương tổn qua da.
Những cơ chế gây tổn thương được liệt kê trong bảng 14-1.
Bảng 14-1: Cơ chế gây tổn thương qua da thường gặp
------------------------------------------------------------------------------
Trong khi thao tác trên bệnh nhân hay thao tác trên kim/vật sắc nhọn
Bệnh nhân di chuyển và dụng cụ không phù hợp
Trong khi tiêm truyền, hay rút kim khỏi đường truyền tĩnh mạch
Đưa hay chuyền dụng cụ trong khi sử dụng
Thao tác với các dụng cụ hay bệnh phẩm
Thao tác với các vật dụng trên giá hoặc khay
Bỏ bệnh phẩm vào thùng chứa
Đóng nắp kim
Tháo dụng cụ
Chùi rửa
Trong khi vận chuyển rác
Va chạm với người hay vật bén nhọn khác
Liên quan đến việc xử lý rác
Bỏ kim vào thùng rác đựng vật sắc nhọn
Tổn thương do kim đâm ra khỏi thùng rác đựng kim
Thùng rác đựng vật sắc nhọn quá đầy hay bị thủng
Vật sắc nhọn ở những vị trí không an toàn
Ở trong bao rác, trong quần áo giặt
Để trên bàn/khay
Để rơi vãi trên nệm giường
Bỏ trong túi/quần áo
---------------------------------------------------------------------------------------------
14.2 Phòng ngừa phơi nhiễm
14.2.1 Phòng ngừa chuẩn (standard precautions) / phổ cập (universal precautions)
Xem chương cách ly phòng ngừa
14.2.2 Phòng ngừa tổn thương qua da
14.2.2.1 Cải tiến thủ thuật và đào tạo cho NVYT biết thực hành an toàn trong khi làm việc.
1. Đảm bảo sử lý kim an toàn trong khi chăm sóc bệnh nhân, đặc biệt trong những hoạt động có nguy cơ cao:
i. Không nên chuyền vật sắc nhọn từ người này sang người khác bằng tay không mà phải đặt vật sắc nhọn trong khay và di chuyển khay này.
ii. Khi tiêm chích, nhân viên y tế có thể bị đâm hay bắn máu nếu bệnh nhân vùng vẫy khi đang tiêm chích. Để làm giảm nguy cơ:
+Luôn luôn báo bệnh nhân trước khi tiêm chích. Đối với trẻ em, cần yêu cầu cha mẹ chúng hay nhân viên khác giữ chúng nằm yên.
+
Luôn luôn dùng kim và xylanh mới hay đã được xử lí đúng cách cho mỗi lần chích.
ii. Đầu kim hay vật sắc nhọn phải đặt xa cơ thể.
iii. Tránh đưa các dụng cụ sắc nhọn bằng tay.
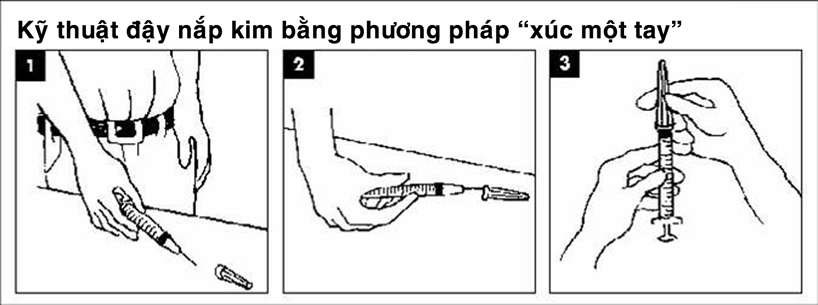
iii. Không đóng nắp kim trước khi bỏ. Trong trường hợp cần đóng nắp kim, dùng kỹ thuật “xúc ” một tay
iv. Thải bỏ kim tiêm ngay sau khi sử dụng
2. Giảm thiểu việc sử dụng kim không cần thiết.
Ví dụ, lấy máu bằng phương pháp không dùng kim để chuyển bệnh phẩm từ syringe tới ống đựng bệnh phẩm (ví dụ hệ thống Vacutainer®, Becton-Dickinson).
3. Sử dụng kim với những đặc điểm an toàn trong những chương trình tăng cường phòng ngừa phơi nhiễm, khi có nguồn tài chính dồi dào.
4. Chú ý những thao tác đặc biệt trong phòng mổ để ngừa tổn thương.
i. Khi khâu, tránh chỉ dùng đơn thuần tay để khâu mô. Sử dụng cặp kim khi có thể. Tránh thử cảm giác mũi kim trước bằng ngón tay có găng khi thực hiện xuyên kim. Sử dụng kim đầu tù khi có thể.
ii. Cân nhắc “mang hai găng”. Găng trong ít bị thủng hơn găng ngoài từ 55 đến 84% và có thể ngừa tay bị lây nhiễm với máu.
5. Bỏ kim hay vật sắc nhọn ngay vào thùng rác chứa vật sắc nhọn sau sử dụng
14.2.2.2 Quản lý, sử dụng và vứt bỏ an toàn vật sắc nhọn
Việc vứt bỏ không đúng cách vật sắc nhọn bị nhiễm có thể làm lây nhiễm cho cộng đồng. “Vật sắc nhọn” chỉ bất kì dụng cụ trong môi trường bệnh viện có khả năng đâm thủng da bệnh nhân, nhân viên y tế và thân nhân, bao gồm kim, dao mổ, kéo và kim khâu. “Sử dụng an toàn vật sắc nhọn” chỉ các biện pháp đặc biệt cần thiết trong khi sử dụng vật sắc nhọn, khi làm sạch các vật sắc nhọn dùng lại và xử lí vật sắc nhọn đã qua sử dụng.
Khả năng lây bệnh qua đường máu cao nhất qua các dụng cụ sắc nhọn đã được sử dụng cho bệnh nhân. Nó có thể xuyên thủng da bệnh nhân, nhân viên y tế và thân nhân và làm di chuyển máu hay dịch tiết của họ. Trong chăm sóc y tế, vết thương do kim hay các vật sắc nhọn khác là nguyên nhân hàng đầu gây nhiễm các tác nhân qua đường máu ở nhân viên y tế. Tất cả các vật sắc nhọn cần được xem là đặc biệt nguy hiểm, cần sử dụng và vứt bỏ đúng cách.
Bệnh viện có trách nhiệm đảm bảo đủ phương tiện thích hợp cho việc xử lí vật sắc nhọn. Mỗi nhân viên y tế cũng có trách nhiệm trong việc quản lí và xử lí vật sắc nhọn đã sử dụng.
Để tránh bị thương khi vứt bỏ vật sắc nhọn cần:
- Tránh đóng nắp kim
- Không uốn cong, cắt hay bẻ gãy kim
- Bỏ vật sắc nhọn vào thùng đựng vật sắc nhọn không thủng, như hộp kim loại, hộp cac tông cứng hay thùng nhựa rỗng.
- Mang găng khi vứt bỏ thùng đựng vật sắc nhọn.
Thùng đựng vật sắc nhọn phải thỏa được các tiêu chuẩn thực hành tối ưu.
i.Về chức năng - bền, có nắp, chống thấm, chống rỉ, chống được thủng. Miệng thùng đủ rộng để có thể bỏ vật sắc nhọn vào dễ dàng bằng một tay
ii.Về khả năng tiếp cận – đặt ở những nơi tiện lợi để sử dụng
iii. Dễ nhìn - Thùng đựng vật sắc nhọn phải được đặt ở bất kì nơi nào có dùng vật sắc nhọn (phòng tiêm truyền, phòng điều trị, phòng mổ, phòng sanh, và phòng xét nghiệm), ở những vị trí nổi bật , có sử dụng nhãn báo và màu biểu hiện nguy hại sinh học
iv. Tiện lợi để trữ, lắp đặt, sử dụng. Có số lượng và kích cỡ thích hợp theo yêu cầu hàng ngày của NVYT
v. Các thùng chứa này chỉ được sử dụng một lần không đổ các vật sắc nhọn ra để sử dụng lại. Vận chuyển thùng đến lò đốt để hủy.
14.2.3 Ngăn ngừa phơi nhiễm với máu qua niêm mạc
Cần sử dụng dụng cụ phòng hộ cá nhân để ngăn ngừa phơi nhiễm qua niêm mạc. Dụng cụ phòng hộ là những dụng cụ nhân viên y tế có thể mang để bảo vệ mình khỏi bị nhiễm bệnh khi tiếp xúc gần với bệnh nhân. Dụng cụ phòng hộ cá nhân cũng có thể bảo vệ bệnh nhân không bị nhiễm các vi sinh vật thường trú và vảng lai của nhân viên y tế. Các dụng cụ phòng hộ cá nhân thường được sử dụng bao gồm găng tay, khẩu trang, áo choàng, nón, mắt kính và ủng hay bao giày.
Chùi rửa, khử khuẩn, tiệt khuẩn môi trường cũng cần thiết để ngăn ngừa phơi nhiễm.Những virus đường máu dễ dàng bị tiêu diệt bởi những hoá chất khử khuẩn (ví dụ hợp chất ammonium bậc 4, dung dịch sodium hypochlorite, ethyl alcohol).
a. Đối với những vết máu và dịch cơ thể bị đổ. Dùng khăn một lần để hút hết máu đổ rồi bỏ. Chùi khử khuẩn thêm bằng các hóa chất khử khuẩn như đã nêu.
b. Đối vơi dụng cụ chăm sóc bệnh nhân. Mức độ khử khuẩn dụng cụ tùy thuộc vào khả năng gây bệnh của các dụng cụ sử dụng. Xem chương 6 về khử tiệt khuẩn dụng cụ.
14.2.4 Các biện pháp đào tạo và hỗ trợ
Trong bệnh viện, thường khoa chống nhiễm khuẩn chịu trách nhiệm điều phối những chính sách kiểm soát nhiễm khuẩn và quản lý NVYT bị phơi nhiễm. Tại những cơ sở y tế không phải là bệnh viện, cần có hội đồng để đưa ra và áp dụng những kế hoạch quản lý NVYT phơi nhiễm và dự phòng phơi nhiễm.
Chương trình đào tạo cho NVYT cần bao gồm:
i. Cung cấp kiến thức về phòng ngừa chuẩn
ii. Cung cấp kiến thức về phòng ngừa phơi nhiễm qua da và niêm mạc
iii. Khuyến khích NVYT nhận dạng và báo cáo những thực hành có nguy cơ cao nhằm đưa ra những biện pháp để giảm nguy cơ
14.3 Điều trị phòng ngừa sau phơi nhiễm nghề nghiệp với HIV và Viêm gan siêu vi
Nguy cơ nhiễm HIV phụ thuộc các yếu tố :
- Tác nhân gây bệnh
- Loại phơi nhiễm (lọai thủ thuật)
- Số lượng máu gây phơi nhiễm
- Số lượng virus trong máu người bệnh vào thời điểm phơi nhiễm.
14.3.1 Quy trình điều trị phòng ngừa sau phơi nhiễm nghề nghiệp với HIV và Viêm gan siêu vi
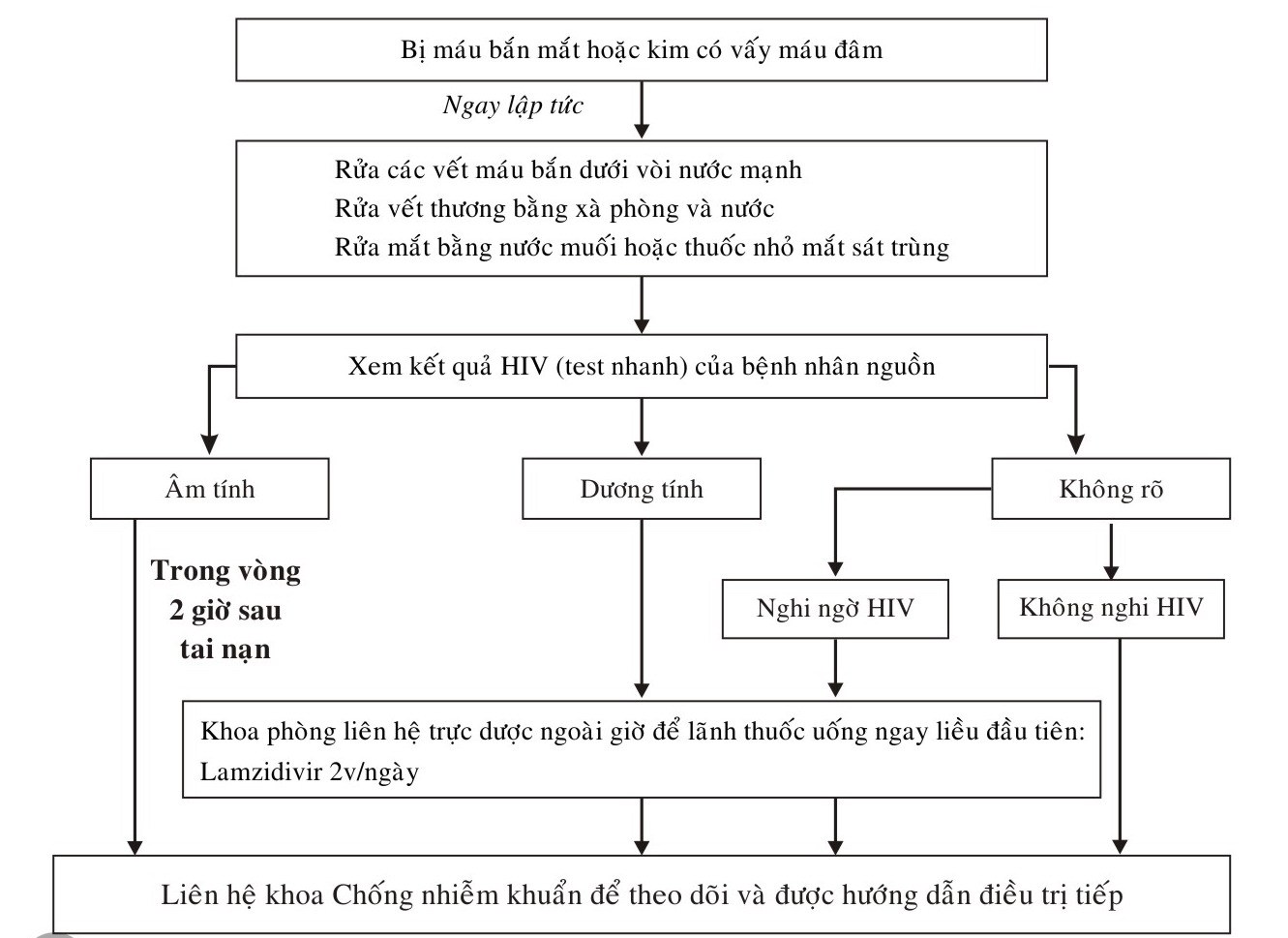
Ngay tức khắc sau khi xảy ra phơi nhiễm với máu
- Rửa ngay chổ kim đâm và vết đứt bằng xà phòng và nước
- Giội sạch các vết bắn vào mũi, miệng, mắt hoặc da với nước sạch, nước muối.
- Không nên dùng thuốc có tính chất ăn da như thuốc tẩy.
Báo cáo ngay lên khoa có trách nhiệm xử trí các phơi nhiễm (khoa chống nhiễm khuẩn), vì một số trường hợp cần được trị liệu sau phơi nhiễm và phải được thực hiện càng sớm càng tốt (Sơ đồ 14-1)
Sơ đồ 14-1 QUY TRÌNH XỬ TRÍ SAU KHI BỊ PHƠI NHIỄM VỚI MÁU/ DỊCH TIẾT
14.3.1.1 Viêm gan siêu vi B
Chủng ngừa VGSVB là biện pháp hiệu quả nhất để phòng ngừa VGSVB cho nhân viên y tế. Tất cả nhân viên y tế có nguy cơ cao bị phơi nhiễm với máu hoặc dịch tiết cần phải được chủng ngừa VGSV B. Nếu chưa được chủng ngừa, nên chủng ngừa VGSV B sau phơi nhiễm, bất kể tình trạng nhiễm VGSV B của người bệnh nguồn. Globulin miễn dịch VGSV B (HBIG) có hiệu quả ngăn ngừa nhiễm VGSV B sau khi bị phơi nhiễm. Trị liệu sau phơi nhiễm nên bắt đầu càng sớm càng tốt sau khi bị phơi nhiễm, tốt nhất là trong vòng 24 giờ, và không trể hơn 7 ngày. Cách xử trí được tóm tắt qua bảng 14-2.
Bảng 14-2: Xử trí phơi nhiễm VGSV B sau khi tiếp xúc với nguồn máu có (hay có thể) HBsAg
Người bị phơi nhiễm |
|
KHI NGUỒN MÁU TIẾP XÚC CÓ |
|
|
HBsAg+ |
HBsAg- |
Không rỏ hoặc không XN |
Chưa tiêm chủng HBV |
HBIG §, chủng ngừa liều viêm gan B đầu tiên |
Chủng ngừa liều viêm gan B đầu tiên |
Chủng ngừa liều viêm gan B đầu tiên |
Đã có chủng ngừa HBV Biết có đáp ứng kháng thể Anti HBs+ £ Biết không đáp ứng kháng thể Anti HBs- Không biết --> |
Không cần điều trị HBIG 2 liều hoặc HBIG 1 liều và tái chủng lại Xét nghiệm tìm Anti HBs người bị phơi nhiễm Nếu nồng độ Anti HBs không đủ: 1 liều HBIG§, và tái chủng lại |
Không cần điều trị
|
Không cần điều trị
Xét nghiệm tìm Anti HBs người bị phơi nhiễm £ Nếu nồng độ Anti HBs không đủ: tái chủng lại |
§ Liều HBIG 0,06 ml/Kg TB
£ Có đáp ứng kháng thể >10IU/ml
Nguồn:
ACIP: Advisory Committee on Immunization Practices
14.3.1.2 Viêm gan siêu vi C
Chưa có thuốc chủng đối với VGSV C. Immunoglobin IG và thuốc kháng virus không được khuyến cáo cho phòng ngừa sau khi bị phơi nhiễm. Các nghiên cứu cho thấy trị liệu sớm nhiễm HCV bằng interferon có liên quan với một tỉ lệ khỏi cao hơn. Tuy nhiên, chưa có dữ kiện chứng minh trị liệu bắt đầu trong giai đoạn cấp của nhiễm trùng là có hiệu quả hơn trị liệu sớm nhiễm HCV mạn tính.
14.3.1.3 HIV
Chưa có thuốc chủng đối với HIV. Việc quyết định điều trị dự phòng sau phơi nhiễm (DTSPN) cần tính đến bản chất của phơi nhiễm (do bị kim đâm hoặc do tiếp xúc với dịch cơ thể), và khả năng lây nhiễm của nguồn phơi nhiễm (số lượng máu và dịch gây phơi nhiễm) (Bảng 14-3 và 14-4). Phơi nhiễm với máu và dịch cơ thể có chứa virus HIV do rủi ro nghề nghiệp được xem như một vấn đề cấp cứu nội khoa và cần điều trị phòng ngừa sau phơi nhiễm kịp thời. Nên bắt đầu phòng ngừa sau phơi nhiễm càng sớm càng tốt, tốt nhất trong vòng hai giờ đầu. Thậm chí ngay cả khi không phòng ngừa được nhiễm HIV, điều trị sớm nhiễm HIV có thể làm nhẹ các triệu chứng và làm chậm sự xuất hiện của AIDS. Khoảng thời gian mà sau đó phòng ngừa sau phơi nhiễm không có lợi ích nào ở người chưa xác định được. Do đó, nếu phơi nhiễm cần phải được xử lý, vẫn bắt đầu phòng ngừa sau phơi nhiễm ngay cả khi thời gian sau phơi nhiễm đã vượt quá 36 giờ. Bắt đầu trị liệu trễ sau khi phơi nhiễm (ví dụ một, hai tuần) có thể được xét đến đối với các phơi nhiễm có nguy cơ cao.
Điều trị dự phòng sau phơi nhiễm phải kéo dài trong 4 tuần. Phác đồ điều trị có thể là phác đồ cơ bản hoặc phác đồ mở rộng (bổ sung một ức chế protease, indinavir hoặc nelfinavir) đối với các phơi nhiễm HIV có nguy cơ cao hoặc khi nghi ngờ có đề kháng đối với thuốc chống retrovirus
Bảng 14-3
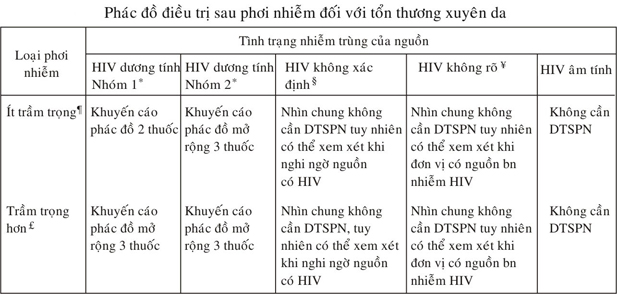
* HIV dương tính nhóm 1: nhiễm HIV chưa có triệu chứng hoặc tải virus thấp (<1500 RNA/ ml)
* HIV dương tính nhóm 2: nhiễm HIV có triệu chứng, AIDS, chuyển huyết thanh cấp, tải virus cao hoặc không rõ.
§ HIV không xác định: ví dụ không thử được HIV cho nguồn
¥ Nguồn HIV không rõ: ví dụ kim ở thùng đựng vật sắc nhọn
¶ Ít trầm trọng: ví dụ do kim đặc hoặc tổn thương nông đâm
£Trầm trọng hơn: ví dụ do kim rỗng, đâm sâu, dụng cụ vấy máu rõ, kim chích động tĩnh mạch đâm
Phác đồ DTSPN cơ bản 2 thuốc
Zidovudine 600mg/ngày (300mg, 2 lần/ngày, hoặc 200mg, 3 lần/ngày, hoặc 100mg mỗi 4 giờ) và lamivudine 150mg, 2 lần/ngày. COMBIVIR hoặc LAMZIDIVIR là dạng phối hợp hai thuốc nói trên, liều dùng 2 viên/ngày
Phác đồ DTSPN mở rộng 3 thuốc:
Phác đồ cơ bản cộng indinavir 800mg mỗi 8 giờ hoặc nelfinavir 750mg, 3 lần/ngày.
Bảng 14-4:

** Đối với tiếp xúc qua da, theo dõi chỉ khi có bằng chứng da không lành lặn (viêm da, có vết thương)
* HIV dương tính nhóm 1: nhiễm HIV chưa có triệu chứng hoặc tải virus thấp (<1500 RNA/ ml)
* HIV dương tính nhóm 2: nhiễm HIV có triệu chứng, AIDS, chuyển huyết thanh cấp, tải virus cao hoặc không rõ.
§ HIV không xác định: ví dụ không thử được HIV cho nguồn
¥ Nguồn HIV không rõ: ví dụ bắn máu đã thải không thích hợp
¶ Thể tích ít: ví dụ bắn một vài giọt máu
£Thể tích nhiều: ví dụ bắn cả mảng máu
Phác đồ DTSPN cơ bản 2 thuốc
Zidovudine 600mg/ngày (300mg, 2 lần/ngày, hoặc 200mg, 3 lần/ngày, hoặc 100mg mỗi 4 giờ) và lamivudine 150mg, 2 lần/ngày. COMBIVIR hoặc LAMZIDIVIR là dạng phối hợp hai thuốc nói trên, liều dùng 2 viên/ngày
Phác đồ DTSPN mở rộng 3 thuốc:
Phác đồ cơ bản cộng indinavir 800mg mỗi 8 giờ hoặc nelfinavir 750mg, 3 lần/ngày.
14.3.2 Theo dõi sau phơi nhiễm
14.3.2.1 Viêm gan siêu vi B
14.3.2.2 Viêm gan siêu vi C
Đối với nguồn bệnh, xét nghiệm ban đầu tìm anti HCV
Đối với người bị phơi nhiễm với nguồn bệnh có HCV dương tính
- Xét nghiệm anti HCV ban đầu và hoạt tính ALT; và
- Theo dõi xét nghiệm anti HCV (ví dụ, mỗi 4-6 tháng) và hoạt tính ALT
- Có thể làm xét nghiệm HCV RNA vào tuần thứ 4-6 để chẩn đoán sớm
- Xác định bằng xét nghiệm anti HCV bổ sung cho tất cả các kết quả anti HCV dương tính bằng thử nghiệm miễn dịch men
14.3.2.3 HIV
Xét nghiệm người bị phơi nhiễm và bệnh nhân nguồn để biết tình trạng huyết thanh học vào thời điểm phơi nhiễm đối với kháng thể kháng HIV.
Nếu bệnh nhân nguồn âm tính với HIV, không cần thiết xét nghiệm theo dõi tiếp theo.
Nếu bệnh nhân nguồn dương tính với HIV, cần tham vấn theo dõi, xét nghiệm sau phơi nhiễm, và đánh giá bệnh dù có điều trị phòng ngừa sau phơi nhiễm hay không. Xét nghiệm ELISA tìm kháng thể HIV nên được thực hiện vào lúc 6, 12 tuần và 6 tháng sau phơi nhiễm. Việc dùng các xét nghiệm trực tiếp (kháng nguyên HIV p24 EIA hoặc HIV PCR RNA) để phát hiện HIV nói chung không được khuyến cáo. Một số tình huống cần theo dõi 12 tháng như: cần dùng các phác đồ chống retrovirus mở rộng hoặc phơi nhiễm cùng lúc với HCV. Nên xét nghiệm HIV ngay nếu nhân viên y tế có hội chứng retrovirus cấp, bất kể thời gian kể từ khi bị phơi nhiễm. Nếu dùng thuốc chống virus để trị liệu phòng ngừa, cần phải được kiểm tra công thức máu và xét nghiệm chức năng thận và gan ngay trước khi bắt đầu trị liệu và 2 tuần sau khi trị liệu.
Trong giai đoạn theo dõi, đặc biệt trong 6-12 tuần đầu, cần tuân thủ các khuyến cáo nhằm ngăn ngừa sự lây truyền của HIV. Không cho máu, tich dịch hoặc phủ tạng và không được giao hợp. Phụ nữ nên tránh cho con bú trong giai đoạn này để ngăn ngừa trẻ bị phơi nhiễm với HIV có trong sữa mẹ.Báo cáo bất kỳ một bệnh nào giống như cúm đột nhiên xuất hiện và nặng xảy ra sau đó, đặc biệt khi có sốt phát ban, đau cơ, mệt mỏi, khó chịu, và sưng các hạch.