Chương 7: Biện pháp thực hành phòng ngừa viêm phổi bệnh viện
Viêm phổi bệnh viện là loại nhiễm trùng bệnh viện thường gặp tại khoa Hồi Sức Cấp Cứu và là nguyên nhân gây tử vong hàng đầu trong số các loại nhiễm trùng bệnh viện (30 – 70 %). Đây là một vấn đề rất khó khăn mà các khoa đặc biệt khoa Hồi Sức Cấp Cứu đang phải đương đầu: khó chẩn đoán, khó điều trị, khó phòng ngừa. Các dấu hiệu để chẩn đoán như thâm nhiễm phổi mới hoặc thâm nhiễm tiến triển kèm sốt, bạch cầu tăng, đàm mủ không đặc hiệu. Cấy dịch khí quản có thể mọc vi trùng do sự phát triển của khuẩn lạc (colonization) ở phần đầu của đường thở làm khó phân biệt giữa khuẩn lạc và tác nhân gây bệnh thật sự, dẫn đến việc điều trị dựa trên kết quả dương tính giả. Cấy định lượng sau khi lấy đàm bằng phương pháp chải đàm có bảo vệ (BSP) hoặc phương pháp rửa phế nang (BAL) có tính nhạy cảm và đặc hiệu cao hiện chưa được ứng dụng rộng rãi do khó khăn về kinh tế.
Tác nhân gây viêm phổi bệnh viện do nhiều loại vi trùng, thường là vi trùng Gram âm hiếu khí (83% theo số liệu của Estes RJ, Meduri GU. Intensive care Med 1995). Tuy nhiên, vi trùng gram dương như Staphylococcus aureus và Streptococcus pneumonia cũng chiếm tỉ lệ khá cao (27% , 14% theo thứ tự). Những vi trùng này thường đa kháng thuốc gây khó khăn cho điều trị.7.1 Các biện pháp phòng ngừa chung
7.1.1 Giáo dục và giám sát
7.1.1.1 Giáo dục nhân viên y tế
7.1.1.2 Giám sát
- Cần giám sát viêm phổi trên các bệnh nhân có nguy cơ cao bị viêm phổi bệnh viện tại ICU (bệnh nhân thở máy, các bệnh nhân hậu phẩu mổ chương trình) để xác định các yếu tố như vi trùng gây bệnh và sự nhạy cảm đối với kháng sinh, công bố các số liệu về tỉ lệ nhiễm trùng ở bệnh nhân ICU hoặc bệnh nhân thở máy.
- Không cần thực hiện giám sát thường qui nuôi cấy các bệnh phẩm, các dụng cụ, thiết bị dùng cho điều trị hô hấp, đánh giá chức năng phổi, gây mê.7.1.2 Ngăn sự lây truyền vi trùng
7.1.2.1 Khử, tiệt khuẩn và bảo trì các dụng cụ, thiết bị
Các dụng cụ y tế như máy phun khí dung, máy nội soi phế quản, phế dung ký, dụng cụ gây mê là các ổ chứa vi khuẩn, lây truyền có thể từ dụng cụ đến bệnh nhân, từ bệnh nhân này đến bệnh nhân khác, từ một vị trí của cơ thể đến đường hô hấp dưới của cùng một bệnh nhân qua bàn tay hoặc dụng cụ.
Giảm nguy cơ lây nhiễm từ các dụng cụ y tế sử dụng lại bằng cách rửa sạch, khử và tiệt trùng đúng cách. Xem phần 7.2.2 - Quy trình xử lý dụng cụ dùng trong thông khí hỗ trợ7.1.2.2 Ngăn sự lây chéo qua nhân viên y tế
Lây truyền các vi khuẩn gây viêm phổi bệnh viện như trực trùng gram âm và Staphyloccus thường qua bàn tay của nhân viên y tế bị nhiễm bẩn thông qua các thao tác như hút đàm, cầm vào dây máy thở, vào ống nội khí quản. Vì thế nhân viên y tế phải tuyệt đối chú ý đến vấn đề rửa tay, mang găng khi chăm sóc bệnh nhân, đặc biệt tại các đơn vị hồi sức cấp cứu.
Rửa tay
Rửa tay sau khi tiếp xúc với niêm mạc, chất tiết đường hô hấp hoặc những vật dụng bị dính chất tiết đường hô hấp dù có mang găng hoặc không. Rửa tay trước và sau khi tiếp xúc với bệnh nhân có đặt nội khí quản hoặc mở khí quản, rửa tay trước và sau khi tiếp xúc với bất kỳ dụng cụ hô hấp nào được dùng cho bệnh nhân dù có mang găng hoặc không.
Mang găng
Mang găng khi tiếp xúc bằng tay với chất tiết đường hô hấp, hoặc những dụng cụ có dính chất tiết đường hô hấp.
Thay găng và rửa tay khi chăm sóc cho BN khác, sau khi tiếp xúc với chất tiết đường hô hấp hoặc những dụng cụ có dính chất tiết đường hô hấp, giữa các lần tiếp xúc với thân mình, đường hô hấp, hoặc dụng cụ hô hấp cùng một bệnh nhân.
Mặc áo choàng
Mặc áo choàng khi dự đoán có thể bị dính chất tiết đường hô hấp của bệnh nhân, thay áo choàng sau khi tiếp xúc và trước khi chăm sóc cho bệnh nhân khác.
7.1.3 Thay đổi yếu tố nguy cơ nhiễm trùng
7.1.3.1 Ức chế khuẩn lạc (colonization) ở miệng, hầu họng, khí quản và dạ dày
- Sử dụng kháng sinh dự phòng tại chổ (kháng sinh dưới dạng khí dung, paste). Kháng sinh được sử dụng là các kháng sinh không hấp thu qua đường tiêu hóa như polymyxin, aminoglycoside (tobramycin, gentamicin, neomycin) hoặc quinolone phối hợp với amphotericin B hoặc nystatin, thuốc được cho vào vùng hầu họng dưới dạng paste và qua ống thông dạ dày.
- Sử dụng các biện pháp ức chế sự phát triển của vi trùng tại chổ (sử dụng alpha-hemolytic streptococci ngăn chận khuẩn lạc của vi trùng hiếu khí gram âm ở vùng hầu họng).
- Nên sử dụng sucralfate ngăn ngừa xuất huyết tiêu hóa thay vì thuốc kháng acid và ức chế H2 vì sucralfate không làm thay đổi pH dạ dày ngoài ra còn có tính chất diệt trùng.7.1.3.2 Hạn chế viêm phổi hít
Viêm phổi hít thường xảy ra ở các bệnh nhân sau:
- Hôn mê.
- Khó nuốt do bệnh lý hệ thần kinh hoặc thực quản
- Được đặt nội khí quản hoặc mở khí quản.
- Đặt ống thông mũi dạ dày: ống thông làm gia tăng khuẩn lạc ở vùng mũi, hầu, gây trào ngược dịch dạ dày, vi trùng từ dạ dày theo đường ống đến đường hô hấp trên.
- Nuôi ăn qua đường tiêu hóa có thể gây lây chéo vi khuẩn thông qua qúa trình chuẩn bị dung dịch nuôi ăn và làm cho pH dạ dày tăng lên, ngoài ra sự trào ngược và viêm phổi hít dể xảy ra khi dạ dày gia tăng về thể tích và áp lực.
7.1.4 Các biện pháp dự phòng khác
- Cần chủng vaccin phế cầu cho các bệnh nhân có nguy cơ cao bị các biến chứng khi nhiễm phế cầu. Các bệnh nhân có nguy cơ cao bao gồm tuổi > 65, có bệnh phổi hoặc bệnh tim mạch mãn tính, tiểu đường, nghiện rượu, xơ gan, dò dịch não tủy, miễn dịch suy giảm, cắt lách hoặc lách mất chức năng, nhiễm HIV.
- Không dùng thường qui kháng sinh toàn thân để dự phòng viêm phổi nhiễm trùng bệnh viện.7.2 Chăm sóc bệnh nhân thông khí hỗ trợ phòng viêm phổi bệnh viện
7.2.1 Biện pháp phòng ngừa
7.2.1.1 Bệnh nhân có đặt nội khí quản
- Hút sạch chất tiết ở vùng miệng, hầu họng trước khi xả bóng chèn của ống nội khí quản để chuẩn bị rút, trước khi rút nội khí quản.
- Sử dụng ống hút đàm vô trùng dùng một lần. Dùng nước cất vô trùng để làm sạch chất tiết của ống hút đàm trong quá trình hút. Thay dây nối từ ống hút đến máy hút khi dùng cho bệnh nhân khác. Thay bình hút khi dùng cho bệnh nhân khác trừ khi dùng chỉ trong thời gian ngắn (ví dụ bệnh nhân hậu phẩu).
- Ngưng cho ăn qua ống và rút ống nội khí quản, canule mở khí quản, ống thông dạ dày, ống thông hổng tràng khi những chỉ định đã hết.7.2.1.2 Bệnh nhân mở khí quản
- Mở khí quản trong điều kiện vô trùng.
- Khi thay canule mở khí quản: Dùng kỹ thuật vô trùng và thay bằng canule khác đã qua vô trùng hoặc khử trùng mức độ cao.
7.2.1.3 Bệnh nhân có thông khí nhân tạo
- Nếu cần dự phòng xuất huyết tiêu hóa do loét ở những bệnh nhân thở máy, sử dụng thuốc không làm tăng pH dạ dày (Sucralfate)
- Nên dùng ống hút đàm kín hoặc ống hút đàm vô trùng dùng một lần. Dùng nước cất vô trùng để làm sạch chất tiết của ống hút đàm trong quá trình hút. Thay dây nối từ ống hút đến máy hút khi dùng cho bệnh nhân khác. Thay bình hút khi dùng cho bệnh nhân khác trừ khi dùng chỉ trong thời gian ngắn (ví dụ bệnh nhân hậu phẩu).7.2.2 Quy trình xử lý các dụng cụ dùng trong thông khí hỗ trợ
7.2.2.1 Các biện pháp chung
- Rửa sạch các dụng cụ, thiết bị trước khi thực hiện tiệt hoặc khử khuẩn
- Tiệt khuẩn hoặc khử khuẩn mức độ cao các dụng cu, thiết bị tiếp xúc trực tiếp hoặc gián tiếp với niêm mạc đường hô hấp dưới.
- Dùng nước vô trùng để rửa các dụng cụ, thiết bị tiếp xúc trực tiếp hoặc gián tiếp với niêm mạc đường hô hấp dưới sau khi ngâm trong dung dịch sát trùng. Không được dùng nước máy từ vòi thay cho nước vô trùng để rửa các dụng cụ nói trên.
7.2.2.2 Xử lý máy thở, dây thở, bộ làm ẩm, bộ trao đổi ẩm nhiệt và bộ phận phun khí dung của máy thở
Máy thở
- Lau chùi thường quy bên ngoài máy thở bằng dung dịch sát khuẩn mức độ trung bình .
- Không khử trùng hoặc vô trùng thường qui các bộ phận bên trong của máy thở.
- Có thể đặt bộ lọc giữa máy và dây thở giúp lọc vi trùng trong khí hít vào đồng thời tránh được trào ngược các chất dơ vào máy, một bộ lọc khác ở cành thở ra của dây thở tránh được lây chéo vi trùng từ bệnh nhân ra môi trường.
Dây thở, bộ làm ẩm, bộ trao đổi ẩm nhiệt
Dây thở dùng với bộ làm ẩm là nguồn chứa vi trùng gây viêm phổi ở bệnh nhân thở máy, nước lắng đọng ở đường ống và và tụ lại ở bộ phận bẫy nước (water trap) làm cho dây thở nhanh chóng bị nhiễm trùng, thường là do vi trùng xuất phát từ vùng miệng và hầu. Vì thế cần dẫn lưu tốt nước trong đường ống để tránh gây viêm phổi do nước bị nhiễm trùng trong đường ống chảy vào phổi bệnh nhân.
- Dây máy thở phải để ở vị trí thấp hơn phần trên của ống nội khí quản.
- Chú ý thao tác lúc ngắt dây máy thở để hút đàm tránh không làm chảy nước từ dây máy thở vào ống nội khí quản.
- Nước trong bẩy nước phải được đổ thường xuyên.
- Nước của bộ làm ẩm:
+ Sử dụng nước vô trùng đối với bộ làm ẩm dạng bọt.
+ Sử dụng nước vô trùng, nước cất hoặc nước máy đối với bộ làm ẩm dạng bấc.
+ Không khuyến cáo việc sử dụng ưu tiên hệ thống làm ẩm kín, nước cho vào liên tục - Thay dây máy thở, van thở ra, bộ làm ẩm sau 48 giờ hoặc khi dùng cho bệnh nhân khác. Chưa có khuyến cáo rõ về thời gian dùng tối đa của dây thở và bộ làm ẩm.
- Tiệt khuẩn hoặc khử khuẩn mức độ cao dây thở và bộ làm ẩm giữa các lần sử dụng .
- Dẫn lưu và đổ định kỳ nước đọng trong dây thở, bộ phận chứa nước đọng, chú ý khi thao tác không làm chảy nước vào ống nội khí quản
- Chú ý rửa tay sạch sau khi dẫn lưu, đổ nước trong dây máy thở, bẩy nước
- Không khuyến cáo đặt bộ lọc hoặc bộ phận chứa nước đọng ở đầu cuối của đoạn thở ra của dây thở. Không đặt bộ lọc vi trùng giữa bộ làm ẩm và đoạn hít vào của dây thở.
Xem sơ đồ 7.1 về quy trình xử lý dây máy thở sau khi kết thúc thở máy
Bộ làm ẩm ở tường
- Theo hướng dẫn của nhà sản xuất về cách dùng và bảo trì bộ làm ẩm oxy tường
- Thay dây thở oxy, mặt nạ, dây dẫn oxy khi dùng cho bệnh nhân khác.
Dây thở dùng với bộ trao đổi ẩm nhiệt (mũi nhân tạo)
- Nếu không có chống chỉ định, có thể dùng bộ trao đổi ẩm nhiệt vì không gây lắng đọng nước trong dây thở và vì thế cũng không cần thay dây thở thường quy. Tuy nhiên chưa có khuyến cáo ưu tiên sử dụng bộ trao đổi ẩm nhiệt so với bộ làm ẩm để ngăn ngừa viêm phổi nhiễm trùng bệnh viện.
- Thay bộ trao đổi ẩm nhiệt theo khuyến cáo của nhà sản xuất hoặc nhìn đại thể thấy dơ, rối loạn chức năng.
- Không cần thay thường qui dây thở trừ khi dùng cho bệnh nhân khác.
Bộ phận phun khí dung
Phần lắp vào cành hít vào của dây thở sẽ nhanh chóng bị nhiễm trùng từ nước trong dây máy thở và phun khí dung có chứa vi trùng vào phổi bệnh nhân vì thế cần rửa sạch trước mỗi lần phun khí dung.
Máy phun khí dung loại nhỏ (dùng để phun phuốc gắn vào máy thở hoặc cầm tay)
Thường dùng để phun các loại thuốc dãn phế quản, corticoid là nguồn gây viêm phổi nhiễm trùng bệnh viện vì máy bị nhiễm trùng qua bàn tay của nhân viên y tế, bộ phận chứa thuốc bị nhiễm trùng do không được khữ trùng sạch giữa các lần dùng.
- Giữa các lần phun thuốc trên cùng một bệnh nhân phải khử trùng, rửa bằng nước vô trùng, để khô.
- Khi dùng cho bệnh nhân khác thay máy phun khí dung đã được vô trùng hoặc khử trùng ở mức độ cao.
- Chỉ dùng dịch vô trùng để phun khí dung, khi rót dịch vào máy phun cũng theo nguyên tắc vô trùng.
- Nếu lọ thuốc dùng nhiều lần: thao tác, rót dịch, lưu trữ phải theo hướng dẫn của nhà sản xuất.
Máy phun khí dung thể tích lớn và lều phun sương
- Không dùng bộ làm ẩm khí phòng có thể tích lớn để tạo khí dung trừ khi được khử trùng ở mức độ cao hoặc vô trùng mỗi ngày và chỉ sử dụng nước vô trùng.
- Máy phun khí dung thể tích lớn vô trùng dùng cho các bệnh nhân mở khí quản cần phải khử trùng mức độ cao mỗi 24 giờ hoặc giữa các bệnh nhân.
- Sử dụng máy phun khí dung và bộ phận dự trữ của lều phun sương đã qua vô trùng hoặc khử trùng mức độ cao, thay khi sử dụng cho bệnh nhân khác
7.2.2.3 Bóng, pulse oximetry, phế dung ký
Bóng Ambu: là nguồn đưa vi trùng vào phổi bệnh nhân qua mỗi lần bóp bóng vì bóng rất khó rửa sạch và làm khô giữa các lần dùng, ngoài ra bóng còn bị nhiễm trùng thông qua bàn tay của nhân viên y tế.
Bóng Ambu sau khi sử dụng xong phải tiệt trùng hoặc khử trùng ở mức độ cao.
Máy đo chức năng phổi, pulse oximetry, phế dung ký
có thể làm lây chéo từ bệnh nhân này sang bệnh nhân khác giữa các lần sử dụng nếu không được vô trùng hoặc khử trùng ở mức độ cao.
- Không khử trùng hoặc vô trùng thường qui các bộ phận bên trong của máy đo chức năng phổi.
- Tiệt trùng hoặc khử trùng mức độ cao bộ phận ngậm vào miệng, ống dây, ống nối khi dùng cho bệnh nhân khác hoặc theo hướng dẫn của nhà sản xuất.
7.2.2.4 Dụng cụ gây mê
Máy gây mê
Không vô trùng hoặc khử trùng thường qui các bộ phận bên trong của máy gây mê. Xem hướng dẫn của nhà sản xuất về bảo trì, làm sạch, vô trùng hoặc khử trùng các thành phần khác của máy gây mê.
Hệ thống thở: bao gồm dây thở, buồng và chất hấp thu CO2, bellow và đường ống, bộ phận làm ẩm, van hạn chế áp lực và các bộ phận phụ khác:
- Rửa sạch rồi vô trùng hoặc khử trùng mức độ cao dây thở, mặt nạ, bóng dự trữ, bộ phận làm ẩm sau khi dùng cho bệnh nhân, hoặc theo hướng dẫn của nhà sản xuất.
- Chưa có quy định về thời gian giữa hai lần rửa và khử trùng van một chiều và buồng hấp thụ carbon dioxide
- Không khuyến cáo đặt bộ lọc vô trùng giữa máy gây mê và dây thở
Sơ đồ 7-1: Quy trình khử khuẩn dụng cụ sau thở máy
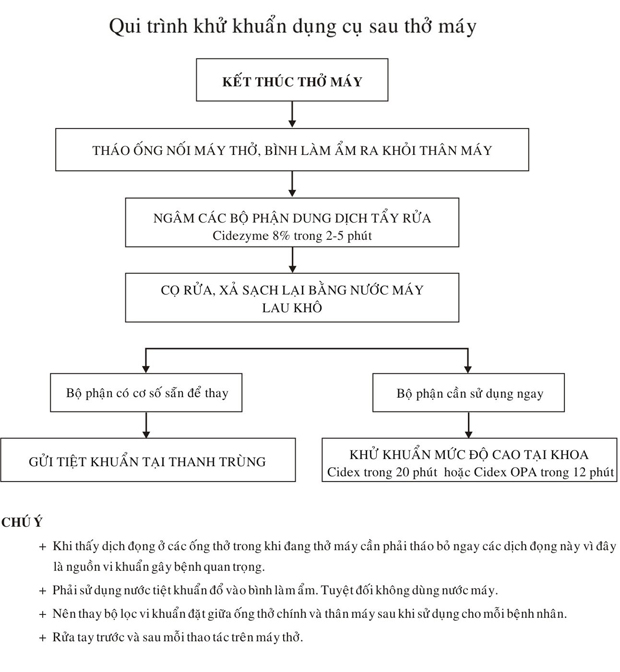
7.3 Chăm sóc bệnh nhân hôn mê phòng viêm phổi bệnh viện
- Nếu không có chống chỉ định, đặt bệnh nhân ở tư thế đầu cao 30 – 45 độ ở những bệnh nhân có nguy cơ cao viêm phổi hít, ví dụ như bệnh nhân thở máy, hoặc có đặt ống thông nuôi ăn.
- Thường qui kiểm tra ống thông nuôi ăn có nằm đúng chổ không. Thường qui đánh giá nhu động ruột bằng cách nghe, đo thể tích ứ đọng của dạ dày, vòng bụng để điều chỉnh thể tích và tốc độ nuôi ăn tránh hiện tượng trào ngược.
- Có thể sử dụng giường động (Kinetic bed) hoặc điều trị bằng cách xoay bên liên tục (continuous lateral rotational therapy: CLRT) giường bệnh nhân sẽ được xoay chậm và liên tục theo trục dọc hết bên phải đến bên trái , góc độ có thể đến 40 độ hoặc hơn. Phương pháp này cải thiện việc dẫn lưu chất tiết ở phổi và đường hô hấp dưới, gia tăng thể tích khí thường lưu, giảm huyết khối tĩnh mạch.
7.4 Chăm sóc bệnh nhân hậu phẫu phòng viêm phổi bệnh viện
Các bệnh nhân phẩu thuật có nguy cơ bị viêm phổi sau phẩu thuật. Các bệnh nhân có nguy cơ cao bao gồm các bệnh nhân già tuổi > 70, béo phì, bệnh nhân phẩu thuật bụng, ngực, đầu và cổ, bệnh nhân có rối loạn chức năng phổi như bệnh phổi tắc nghẽn mãn, bất thường lồng ngực, xét nghiệm chức năng phổi bất thường. đặc biệt giảm lưu lượng thở ra tối đa, trước phẩu thuật đã có đặt nội khí quản hoặc mở khí quản, giảm protein máu.
Phương pháp phòng ngừa là giảm bớt các yếu tố nguy cơ bao gồm tập thở sâu, sử dụng phế dung kế khích lệ, thở máy không xâm lấn, giảm đau tốt để bệnh nhân có thể thở sâu và ho.
- Hướng dẫn bệnh nhân tiền phẩu đặc biệt những bệnh nhân có nguy cơ cao viêm phổi tập ho, thở sâu
- Khuyến khích bệnh nhân hậu phẩu ho thường xuyên, thở sâu, xoay trở trừ khi có chống chỉ định.
- Cần kiểm soát đau tốt vì đau làm bệnh nhân không dám thở sâu, ho.
- Sử dụng phế dung kế khuyến khích, thở máy không xâm nhập nếu không có chống chỉ định cho các bệnh nhân có nguy cơ cao viêm phổi nhiễm trùng bệnh viện.